Schmerzen können unterschiedlichste Ursachen haben
Auf unserer Seite können Sie sich über verschiedene Krankheitsbilder informieren. Hier finden Sie eine Beschreibung der häufigsten orthopädischen Krankheitsbilder, ihrer Entstehung sowie ihrem Verlauf.
⋅ ARTHROSE (Gelenksabnutzung, Osteoarthrose)
⋅ KNOCHENMARKÖDEM (bone bruise)
⋅ MENISKUSVERLETZUNG (Meniskusschäden)
⋅ OSTEOPOROSE (Knochenschwund)
⋅ SCHLEIMBEUTELENTZÜNDUNG (Bursitis)
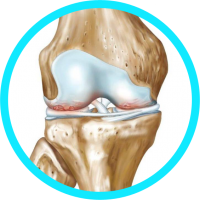
Die Arthrose ist primär eine nicht-entzündliche Gelenkserkrankung, die vorwiegend durch einen Abbau des Gelenksknorpels gekennzeichnet ist. Die Arthrose ist die häufigste Ursache für Gelenksschmerzen und betrifft bei den über 50-Jährigen bis zu 80 Prozent der Bevölkerung.
Bevorzugt betroffen sind:
- die Kniegelenke (Gonarthrose)
- die Hüften (Coxarthrose) und
- die kleinen Fingergelenke
Wie entsteht eine Arthrose?
Die Ursache für die Arthrose sind Umbauprozesse im Knorpelgewebe sowie im gelenksnahen Knochengewebe. Es kommt zu einer Störung des Gleichgewichts im Knorpelstoffwechsel, wobei der Abbau von Knorpelsubstanz überwiegt.
Während zum Einem der Gelenksknorpel aufgerauht und zunehmend abgebaut wird, kommt es zum Anderem auch zu Reparaturvorgängen sowohl im Gelenksknorpel als auch im darunterliegenden Knochen. Dies führt unter anderem zu einer Neubildung von Knochen.- und Knorpelgewebe im Gelenksbereich . Im Laufe der Erkrankung kann es zu einem vollkommenen Verlust des Knorpels, zu Zystenbildungen im Knochen und zu einer Entzündung der Gelenksinnenhaut kommen.
Wie macht sich eine Arthrose bemerkbar?
- bewegungsabhängige Gelenksschmerzen
- „Anlaufschmerz“: Die Beschwerden treten zu Beginn einer Bewegung auf und lassen mit Fortdauer der Belastung nach
- eingeschränktes Bewegungsausmaß der betroffenen Gelenke
- eventuell „Knirschen“ im Gelenk bei Bewegung
- knotige Auftreibungen im Bereich der Gelenksspalten an den Fingergelenken (Heberdensche Knötchen)
Risikofaktoren für die Entstehung von Arthrose sind u.a.
- Übergewicht
- Achsenfehlstellungen
- Meniskusverletzungen
- Bandverletzungen.
Welche Komplikationen können auftreten?
Die häufigste Komplikation ist die Entzündung eines Gelenks. Man spricht dann von einer „aktivierten Arthrose“. Dabei kommt es zu einer Gelenksschwellung und zu einer Verstärkung der Schmerzen.
Was können Sie selbst bei einer Arthrose tun?
Bei einer Arthrose der Hüften oder der Knie ist die Entlastung der betroffenen Gelenke eine der wichtigsten Maßnahmen. Durch eine Gewichtsreduktion bei übergewichtigen Personen ist eine deutliche Beschwerden- Verbesserung zu erzielen. Hilfreich ist auch die Verwendung von Gehstöcken und gutem Schuhwerk. Auch eine gesunde Ernährung kann den Krankheitsverlauf günstig beeinflusst. Muskelkräftigende Gymnastik, die auch zu Hause regelmäßig durchgeführt wird, kann wesentlich zu einem Behandlungserfolg beitragen.
Als Knochenmarködem bezeichnet man eine vermehrte Flüssigkeitsansammlung im Knochen, die auf eine Ödem- oder Hämatombildung im Knochen beruht. Knochenmarködeme treten hauptsächlich im Bereich des Hüft- und Kniegelenkes sowie am Fuss und am Sprunggelenk auf.
Ursachen für Knochenmarködeme können sein u.a.:
- Traumen
- Osteoporose
- Durchblutungsstörungen
- Degenerative Ursachen
Symptome z.b. im Hüftbereich
Das klinische Bild des Knochenmarködem-Syndrom ist geprägt von akuten Belastungsschmerzen im Bereich der Leiste und einem hinkenden Gangbild als Folge dieser. Die Intensität der Schmerzen nimmt mit der Zeit meist zu. Ruhe- und Nachtschmerzen treten in der Regel nicht auf. Typisch sind außerdem Bewegungseinschränkungen im Bereich der Hüftgelenke. Vor allem das Abspreizen, das Beugen in der Hüfte und die Drehung des Oberschenkels um die eigene Achse sind erschwert.
Krankheitsverlauf
Trotz umfangreicher medikamentöser Therapie und Krankengymnastik, ist Geduld nötig, wenn es um die Ausheilung von Knochenmarködemen geht. Symptome bestehen mindesten 4 Wochen lang, häufig sogar bis zu 6 Monaten. Auch wenn ebenfalls noch längere Krankheitsverläufe von 12 oder 18 Monaten möglich sind, ist eine Chronifizierung der Beschwerden dennoch nicht bekannt.
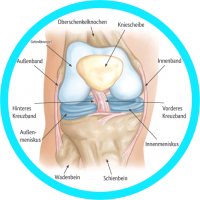
Der Meniskus ist ein halbmondförmiges, knorpeliges Gebilde. In jedem Kniegelenk befindet sich innen und außen jeweils ein Meniskus. Die Menisken verteilen und übertragen die Last, stabilisieren das Gelenk und schmieren und ernähren den Gelenkknorpel.
Meniskusschäden werden eingeteilt nach:
- Lokalisation (vorderes, mittleres, hinteres Drittel)
- Rissform (senkrecht, waagrecht, quer, korbhenkelartig, lappenförmig)
Wie entsteht eine Meniskusverletzung?
Verletzungen treten bei einer Kombination von Druckbelastung und Drehbewegung auf. Viele Meniskus -Schäden entstehen auf Grund von Verschleißerkrankungen.
Welche Anzeichen gibt es für eine Meniskusverletzung?
Neben den genannten allgemeinen Zeichen eines Knie-Binnentraumas (Verletzungen betreffen den Gelenk-Innenraum) fallen oft mechanische Blockaden, ein Schnappen oder Knacksen auf. Die Schmerzen sind, je nach verletztem Meniskus, innen oder außen am Kniegelenk lokalisiert. Weitere Anzeichen einer Meniskusverletzung können ein Gefühl der Instabilität, Schwellung und ein Gelenkerguss sein.
Wie wird eine Meniskusverletzung behandelt?
Um einem frühzeitigen Gelenkverschleiß (Arthrose) vorzubeugen, müssen Meniskusverletzungen fast immer operiert werden – wenn möglich mittels arthroskopischer Technik. Es gibt zwei Methoden, um Meniskusverletzungen zu behandeln, einmal die Teilentfernung und zum Zweiten die Naht. Welche Methode der Chirurg anwendet, hängt von Art und Lokalisation der Verletzung sowie von Alter und Sportlichkeit der verletzten Person ab.
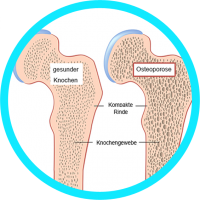
Osteoporose ist eine Stoffwechselerkrankung der Knochen. Die Knochenmasse wird im Verlauf der Osteoporose immer mehr abgebaut. Das macht die Knochen instabil und lässt sie leichter brechen, besonders im Bereich der Wirbelkörper.
Das häufigste Symptom von Osteoporose sind daher Knochenbrüche, die ohne ersichtlichen Grund auftreten. Sobald zum ersten Mal ein solcher Knochenbruch auftritt, liegt eine sogenannte manifeste Osteoporose vor. Es kann zu starken, akuten Schmerzen und Fehlstellungen kommen, wenn die Knochen nach einem Bruch falsch zusammenwachsen.
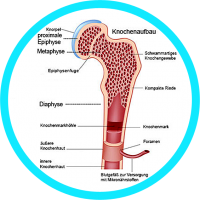
Was passiert im Knochen?
Die Knochen bestehen aus zwei Grundbausteinen: einem speziellen Gewebe, dass ihnen Form und Stabilität verleiht (Matrix), und verschiedenen Mineralstoffen, die in die Matrix eingelagert werden. Sie verdichten und stärken so die Struktur. Die wichtigsten Mineralstoffe sind Kalzium und Phosphat. Bei der Osteoporose-Ernährung muss also vor allem auf eine ausreichende und ausgewogene Zufuhr dieser Substanzen geachtet werden.
Die Knochen befinden sich ständig im Umbau, um wechselnden Anforderungen angepasst zu werden. Bis zum 40. Lebensjahr wird normalerweise insgesamt mehr Knochenmasse aufgebaut als abgebaut. Ab dem 40. Lebensjahr überwiegt dann allmählich der Abbau. Werden zu wenige Nährstoffe mit der täglichen Nahrungsmenge aufgenommen, kann dies den Aufbau neuer Knochenmasse beeinträchtigen und zu Osteoporose führen. Die Knochen verlieren dann schon frühzeitig an Stabilität.
Außerdem wird der Auf- und Abbau von Knochenmasse von Hormonen kontrolliert. Wichtig sind vor allem die Hormone Vitamin D und Calcitonin. Eine gestörte Regulation dieser Hormone kann daher eine weitere Osteoporose-Ursache darstellen.
Ursachen von Osteoporose
Grundsätzlich werden zwei Gruppen von Osteoporose unterschieden: die primäre Osteoporose und die viel seltenere sekundäre Osteoporose.
Primäre Osteoporose:
Die primäre Osteoporose tritt vorwiegend nach den Wechseljahren und im höheren Alter auf. Sie ist meistens hormonell bedingt. Bildung und Wirkung der für den Knochenaufbau wichtigen Hormone Calcitonin und Vitamin D werden durch die Sexualhormone reguliert: Östrogen bei der Frau, Testosteron beim Mann. Bei Frauen sind die meisten Fälle von Osteoporose auf den Östrogenmangel nach den Wechseljahren (postmenopausale Osteoporose) zurückzuführen. Männer leiden viel seltener unter Osteoporose, weil die Produktion von Testosteron nicht – wie die des Östrogens bei Frauen – im mittleren Alter eingestellt wird.
Sekundäre Osteoporose:
Im Unterschied zur primären Osteoporose ist die sekundäre Osteoporose die Folge anderer Erkrankungen oder deren Behandlung (Medikamente).
Risikofaktoren von Osteoporose
Verschiedene Risikofaktoren begünstigen die Entstehung der Osteoporose. Ernährung, die wenig knochenfreundlich ist (etwa kalziumarme Kost) und Bewegungsmangel sind hier als erstes zu nennen. Übermäßige Diäten, überhöhter Kaffeegenuss, Missbrauch von Abführmitteln und zu viel Phosphat in der Nahrung bewirken eine Mangelversorgung mit Kalzium und Vitamin D und begünstigen so die Osteoporose. Auch übermäßiger Alkohol- und Nikotingenuss gelten als Risikofaktoren.
Eine Schleimbeutelentzündung ist ein häufiger Grund für Gelenkschmerzen nach übermäßiger, körperlicher Belastung oder Sport. Ungewohnte, sich wiederholende Bewegungen sind hier oft die Ursache. Die Schmerzen kommen wie aus dem Nichts, und treten zu gerne meist in der Nacht nach der übermäßigen Belastung auf.
Häufige Formen von Schleimbeutelentzündungen:
- im Schultergelenk
- im Ellenbogengelenk
- an der Hüfte
- am Knie
- am Sprunggelenk
Wie entsteht eine Schleimbeutelentzündung?
Bei einer Schleimbeutelentzündung ist einer der „Polster“ zwischen Muskeln, Knochen, Sehnen und Bändern entzündet, etwa im Bereich der Gelenke. Aufgabe der Schleimbeutel ist es, die Reibung und Druckbelastung zwischen diesen Strukturen zu verringern. Der menschliche Körper besitzt ungefähr 160 Schleimbeutel, die einen reibungslosen Bewegungsablauf im Körper garantieren. Theoretisch können all diese Schleimbeutel sich entzünden. In der Praxis allerdings sind besonders jene der großen Gelenke wie Schulter-, Ellenbogen-, Hüft- und Kniegelenk betroffen. Wird ein solches Puffersystem überlastet, kommt es zur Schleimbeutelentzündung. Jede weitere Bewegung wird dadurch sehr schmerzhaft.
Mögliche Ursachen einer Schleimbeutelentzündung?
- Überbelastung des Puffersystems
- Infektionen
- Rheumatische Erkrankungen
- Stoffwechselbedingte Erkrankungen
Risikofaktoren für die Entstehung von einer Schleimbeutelentzündung sind u.a.
Übergewicht und höheres Alter gelten als Risikofaktoren für eine Schleimbeutel -Entzündung.
Auch bestimmte Berufsgruppen sind anfälliger für eine Bursitis, so zum Beispiel Fliesenleger, Musiker und Sportler.
Schleimbeutelentzündung Symptome?
Schleimbeutelentzündungen sind immer mit Schmerzen verbunden. Das betroffene Gebiet ist geschwollen, meist gerötet und sehr sensibel. Die Rötung kommt dadurch zustande, dass der Schleimbeutel und das umliegende Gewebe durch die Entzündungsreaktion verstärkt durchblutet werden. Dadurch ist auch die Haut über dem Schleimbeutel oft leicht erwärmt. Eine eingeschränkte Beweglichkeit des betroffenen Gelenks ist ebenfalls typisch für eine Schleimbeutelentzündung.
Dauer und Ausprägung der Symptome hängen vor allem von der Ursache der Entzündung ab. Wird die Entzündung effektiv behandelt und das Gelenk ruhig gestellt, tritt in der Regel nach wenigen Tagen eine Besserung ein. Ignoriert man die Entzündung allerdings oder entlastet das Gelenk nicht ausreichend, kann die Entzündung chronisch werden und über einen sehr langen Zeitraum Beschwerden machen.
Schleimbeutelentzündung durch Überlastung
Schleimbeutel wirken als Puffer zwischen Bändern und Sehnen. Wird ein Gelenk oder eine Sehne stark beansprucht, verringert der Schleimbeutel die Reibung zwischen den verschiedenen Strukturen, und ermöglicht damit einen reibungslosen Bewegungsablauf. Allerdings kann selbst der beste Schleimbeutel nicht alles aushalten. Die häufigste Ursache ist demnach die Überlastung der Schleimbeutelfunktion. So ist meist eine ungewohnte, kraftintensive Bewegung, die lange Zeit wiederholt wird, Grund der Entzündung.
Gerade Hobby-Läufer bekommen besonders häufig am Bein eine Schleimbeutelentzündung: Ferse, Knie und Hüfte sind dabei oft betroffene Gelenke. Besonders beim Abrollen und Abdrücken des Fußes muss eine hohe Kraft von der Achillessehne auf den Fuß übertragen werden. Der Schleimbeutel in diesem Bereich kann sich entzünden. Die Entzündung kann sich auch auf die Achillessehne ausbreiten und gegebenenfalls zu einem Riss der Achillessehne führen. Der betroffene Fuß ist oft lange Zeit nicht voll belastbar, und die Regeneration kann langwierig sein. Auch am Arm spielen Überlastungen und Abnutzung eine wichtige Rolle bei der Entstehung einer Schleimbeutelentzündung. Oberarm-intensive Bewegungen führen besonders bei ungewohnten Belastungen auch hier zu Beschwerden mit den Schleimbeuteln.